-
 人民号
人民号 -
 科普号
科普号 -
 北京号
北京号 -
 微博号
微博号 -
 头条号
头条号 -
 腾讯号
腾讯号 -
 百度号
百度号 -
 央视频号
央视频号 -
 抖音号
抖音号 -
 微信号
微信号














撰文/耿轶君
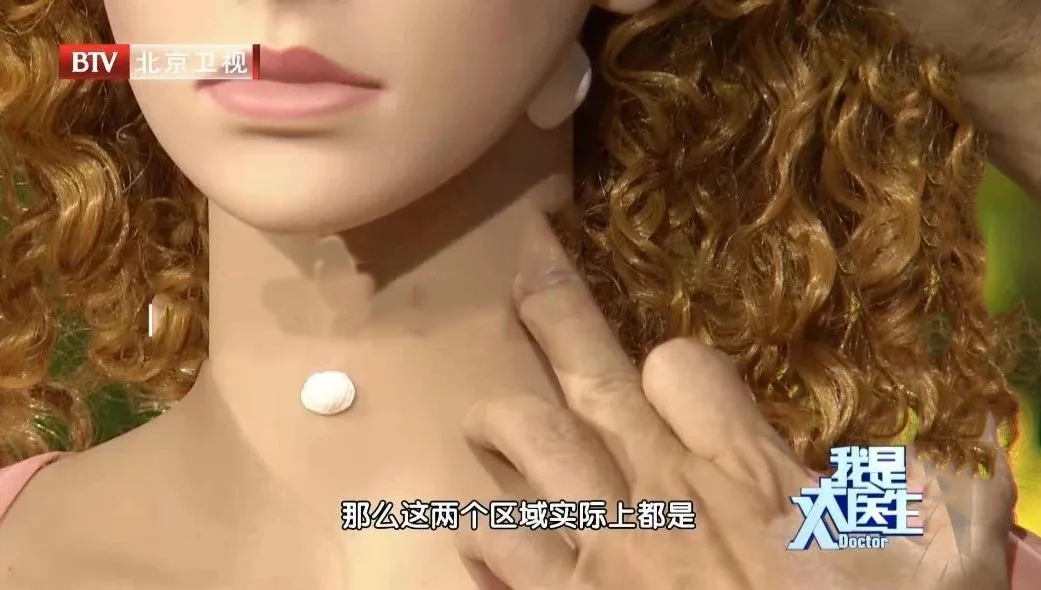
当颈部、腋窝或腹股沟悄然出现无痛性肿块,许多人可能误以为是疲劳或炎症,但这些看似普通的“小疙瘩”可能是淋巴瘤发出的早期信号。作为血液系统最常见的恶性肿瘤之一,淋巴瘤的典型表现——无痛性淋巴结肿大,其发生位置具有显著特征性。本文将结合最新医学研究,揭示这一症状的常见部位及其临床意义。
一、无痛性肿大的“重灾区”:浅表淋巴结群
淋巴瘤最常侵袭的淋巴结群集中在人体浅表区域,这些部位因淋巴组织丰富且易于触及,成为疾病早期发现的关键窗口。
颈部淋巴结:下颌角、锁骨上窝及耳后区域是淋巴瘤的“首选战场”。约60%的霍奇金淋巴瘤患者以锁骨上淋巴结肿大为首发症状,这类肿块质地坚硬如鼻尖,活动度差,常呈进行性增大。临床案例显示,一名28岁患者因左侧锁骨上无痛性肿块就诊,活检确诊为经典型霍奇金淋巴瘤,经规范化疗后完全缓解。
腋窝淋巴结:与上肢感染或乳腺病变相关的腋窝肿大需警惕淋巴瘤可能。非霍奇金淋巴瘤中,伯基特淋巴瘤常表现为双侧腋窝淋巴结对称性肿大,质地如乒乓球,触之有弹性。研究发现,这类患者中约35%伴有发热、盗汗等全身症状。
腹股沟淋巴结:下肢感染或会阴部病变可能诱发腹股沟淋巴结肿大,但淋巴瘤导致的肿大通常不伴疼痛。临床观察发现,非霍奇金淋巴瘤患者中,腹股沟受累者占22%,其中弥漫大B细胞淋巴瘤占比最高,这类肿瘤生长迅速,易出现结外侵犯。
二、隐匿的“定时炸弹”:深部淋巴结群
除浅表部位外,纵隔、腹腔等深部淋巴结的肿大更具危险性,因其早期症状隐匿,发现时往往已形成巨大肿块。
纵隔淋巴结:前纵隔是淋巴瘤的常见累及区域,巨大肿块可压迫上腔静脉,引发上腔静脉综合征,表现为面部肿胀、呼吸困难、胸痛等。影像学检查显示,纵隔淋巴瘤患者中,约40%出现气管受压移位,15%合并胸腔积液。
腹腔淋巴结:肠系膜、腹膜后淋巴结受累时,患者可能出现腹胀、腹痛甚至肠梗阻。一项纳入200例患者的研究显示,腹腔淋巴瘤患者中,68%以腹痛为首发症状,23%伴有消化道出血,15%出现肠梗阻需急诊手术。
盆腔淋巴结:女性患者需警惕盆腔淋巴结肿大,可能压迫输尿管导致肾盂积水,引发腰部钝痛。临床案例中,一名45岁女性因反复腰痛就诊,CT发现盆腔巨大淋巴结融合成团,活检确诊为滤泡性淋巴瘤。
三、特殊类型的“偏好部位”
不同病理类型的淋巴瘤具有独特的部位倾向性。
霍奇金淋巴瘤:好发于锁骨上、颈部淋巴结,约70%患者以单一淋巴结区受累起病。
伯基特淋巴瘤:常累及腹腔淋巴结,尤其是回盲部,儿童患者中85%表现为腹部肿块。
胃黏膜相关淋巴组织(MALT)淋巴瘤:与幽门螺杆菌感染密切相关,胃镜下可见胃黏膜粗糙、溃疡,活检可确诊。
原发性中枢神经系统淋巴瘤:虽罕见但凶险,表现为头痛、视力模糊、肢体无力,MRI可见颅内占位性病变。
四、发现异常肿块的应对策略
自我检查方法:每月用食指、中指、无名指三指并拢,轻柔触摸颈部、腋窝、腹股沟区域,感受是否有质地坚硬、边界不清的肿块。
就医指征:若肿块持续增大超过2厘米,或伴随发热、盗汗、体重下降(6个月内减轻超过10%),需立即就诊。
诊断流程:医生会通过超声、CT/MRI定位肿块,最终确诊依赖病理活检。流式细胞术、基因检测可进一步明确分子分型。
五、预防与早期筛查建议
避免感染刺激:幽门螺杆菌、EB病毒等感染与淋巴瘤发病相关,保持口腔卫生、分餐制可降低风险。
增强免疫力:均衡饮食(每日摄入500g新鲜蔬果)、规律作息(保证7~8小时睡眠)、适度运动(每周150分钟中等强度运动)有助于维持免疫平衡。
高危人群监测:有自身免疫疾病、器官移植史或家族史者,建议每年进行浅表淋巴结超声筛查。
淋巴瘤的“无痛性淋巴结肿大”虽隐匿,但通过科学认知与主动筛查,完全可实现早期发现。当身体发出这些“隐秘警报”时,及时就医、规范诊疗,是战胜疾病的关键一步。
(单位:新乡市第一人民医院,省市:河南省新乡市)